http://dx.doi.org/10.35381/s.v.v3i6.324
Avances de la Periodoncia en el siglo XXI
Advances of the periodontics in the 21st century
Freya María Andrade Vera
Universidad Laica Eloy Alfaro de Manabí
Ecuador
https://orcid.org/0000-0002-4393-9726
Nicolle Valeria Muñoz Macías
Universidad Laica Eloy Alfaro de Manabí
Ecuador
https://orcid.org/0000-0001-6041-9995
Juan Salvador Solorzano Intriago
Universidad Laica Eloy Alfaro de Manabí
Ecuador
https://orcid.org/0000-0002-1175-0988
Recibido: 15 de mayo de 2019
Aprobado: 10 de junio de 2019
RESUMEN
El objetivo importante en odontología es proporcionar la mejor atención dental a los pacientes. Sin embargo, esto puede lograrse con la ayuda de un profesional dental calificado y su equipo. Día a día, la ciencia está experimentando grandes revoluciones que están llevando a la humanidad hacia una nueva era de la odontología. Los médicos con décadas de experiencia o el estudiante de historia dental pueden mirar hacia atrás en los avances en odontología y afirmar claramente que la profesión dental ha experimentado una gran cantidad de crecimiento tecnológico. Sin embargo, en comparación con la medicina, la ingeniería biomédica, la automoción y la aeronáutica, las drogas, la fabricación rápida, la electrónica y otras, la odontología parece estar más de una década atrás en la adopción o integración de nuevas tecnologías de manera generalizada. Este artículo de revisión se centra en las diversas perspectivas futuras de la odontología restauradora y sus aplicaciones clínicas.
Descriptores: Ortodoncia; Avances; Tecnología; Desarrollo; Nanotecnología.
ABSTRACT
The important objective in dentistry is to provide the best dental care to patients. However, this can be achieved with the help of a qualified dental professional and his team. Day by day, science is experiencing great revolutions that are leading humanity towards a new era of dentistry. Doctors with decades of experience or the dental history student can look back on advances in dentistry and clearly state that the dental profession has experienced a great deal of technological growth. However, compared to medicine, biomedical engineering, automotive and aeronautics, drugs, fast manufacturing, electronics and others, dentistry seems to be more than a decade behind in the adoption or integration of new technologies in a way generalized This review article focuses on the various future perspectives of restorative dentistry and its clinical applications.
Descriptors: Orthodontics; Advances; Technology; Development; Nanotechnology.
INTRODUCCIÓN
El siglo XX trajo importantes avances en odontología. La fluoración del suministro de agua ha sido identificada como una de las 10 principales iniciativas de salud pública del siglo XX y ha resultado en una reducción del 30 al 50% en la caries dental. Los implantes dentales han cambiado las reglas del juego al ofrecer a los pacientes una amplia gama de opciones de reemplazo. Los avances en odontología han sido tan dramáticos que los dentistas ahora están aislando las células madre de los tejidos dentales y manipulándolas para la reconstrucción de los tejidos.
Sin embargo, a pesar de estas dramáticas mejoras en la odontología general y varias otras especializaciones dentales, durante décadas, el papel de los periodoncistas ha sido algo estacionario. Durante ese tiempo, la profesión solo se ha centrado en el tratamiento y la prevención de la periodontitis, o en la colocación de implantes dentales. Sin embargo, los periodoncistas son más que "médicos de encías", y hay al menos 3 razones para enfatizar el nuevo papel más central que los periodoncistas desempeñarán en la odontología del siglo XXI.
Primero, muchas enfermedades y trastornos pueden tener efectos importantes sobre la salud oral. Por ejemplo, la periodontitis es más frecuente en pacientes con diabetes mal controlada. El eritema gingival lineal es una parte destacada de la presentación de la infección por el virus de la inmunodeficiencia humana. Los periodoncistas pueden detectar y prevenir las enfermedades orales asociadas con estas otras afecciones.
Segundo, lo contrario también es cierto. La enfermedad periodontal se ha identificado como un factor de riesgo para enfermedades y trastornos en sitios distantes, incluidas enfermedades cardiovasculares y cerebrovasculares, diabetes, resultados obstétricos adversos y enfermedades respiratorias. Teóricamente hablando, al tratar y prevenir la enfermedad de las encías, los periodoncistas pueden salvar la vida de pacientes que podrían haber estado en riesgo de una de estas otras condiciones potencialmente mortales.
La tercera razón es una sociedad que envejece. La población de muchos países industrializados está envejeciendo. Por lo tanto, los periodoncistas deben atender a un mayor número de pacientes mayores y afectados por periodontitis que están comprometidos sistémicamente al mismo tiempo. Los periodoncistas deben estar tan familiarizados con las enfermedades sistémicas como los médicos, y deben usar este conocimiento para opciones de tratamiento más informadas y para la educación del paciente.
Los conceptos presentados en este artículo no son nuevos, pero todos se ha sido reacios a reconocerlos en el afán común de luchar por la excelencia en el área central de conocimiento y colocación de habilidades y estudio de implantes dentales. El siglo XXI espera que lo hagamos mejor y más. Esforcémonos ahora como sociedad profesional y como clínicos e investigadores individuales para aprovechar los desafíos y oportunidades del siglo. Entonces, nuestros esfuerzos tendrán impactos positivos en la salud pública que se extenderán mucho más allá de nuestro campo especializado.
DESARROLLO
A principios de 1900, según Jingarwar, Bajwa y Pathak (2014), la caries dental se consideraba "gangrena" de los dientes, lo que exigía nada menos que la extracción. Este enfoque de tratamiento fue reemplazado por la extensión para el concepto restaurador de prevención introducido por el Dr. Black y practicado por otros a lo largo del siglo XX a medida que se afianzaba el modelo microbiológico de la enfermedad dental. Conocido como macro-odontología, promovió la eliminación completa de toda la estructura dental cariada sin tener en cuenta las implicaciones estructurales o biológicas.
En opinión de Seldin y Comité (2001), los pacientes en todo el mundo muestran un interés emergente en los materiales dentales restauradores, que permiten recrear fielmente los dientes naturales con respecto a su función y apariencia estética. Sin embargo, estos autores sugieren que en algunas situaciones, la destrucción de la estructura dental es inevitable y los dientes deben ser restaurados o reemplazados. Como resultado, aún se demandan restauraciones dentales, incluso hoy en día. Para Li, Chow y Matinlinna (2014), el espectro de las restauraciones dentales abarca desde restauraciones pequeñas como incrustaciones y carillas hasta restauraciones grandes como coronas y puentes dentales.
La visión de hoy: la realidad del mañana
Se está experimentando cambios inmensos, y el siglo XXI superará incluso el pasado inmediato por avances notables en la condición humana. Mwcionan Seldin y Comité (2001) que las revoluciones de información biológica y digital están convergiendo rápidamente con la odontología clínica como lo son con la medicina y la farmacia. Por ejemplo, ¿puedes pensar en un día en que tu dentista te hará crecer un diente real para reemplazar uno que se ha perdido? ¿Recetar medicamentos adaptados no solo a su enfermedad, sino también a su código genético? ¿Protege a los bebés de las caries antes de que tengan dientes? No está tan lejos como te imaginas. La profesión dental está en el umbral de nuevos descubrimientos.
La odontología restauradora es convencionalmente uno de los aspectos más fundamentales del tratamiento dental5. Los desarrollos en materiales, equipos y técnicas han transformado tanto el arte como la ciencia de la odontología restauradora, y los avances futuros ciertamente continuarán la evolución de esta disciplina. La amalgama dental, un material restaurador que contiene mercurio, se ha utilizado ampliamente durante casi 150 años. En las últimas décadas, la conciencia y el reconocimiento de las implicaciones ambientales del mercurio han aumentado y los materiales de relleno alternativos se han vuelto cada vez más favorecidos. Las tecnologías que según Li, Chow y Matinlinna (2014), pueden ser prácticas para la aplicación clínica en un futuro próximo:
- El establecimiento de bancos de células madre fácilmente accesibles puede hacer que la terapia con células madre sea una probabilidad clínica.
- Procedimientos que involucran implantes de pulpa biológica y los respectivos bancos de almacenamiento de implantes.
- Ingeniería de tejidos convencional específicamente relacionada con la regeneración de tejidos en odontología. Esto puede implicar la impresión celular y el ensamblaje en plantillas biológicas.
- Técnicas avanzadas y prácticas de entrega de andamios y factores de crecimiento.
- Avances inevitables en tecnologías biológicas a microescala y nanoescala.
Nano-odontología
La racionalización se ha convertido en una tendencia actual en el mundo de la ciencia y la tecnología. La nanotecnología ha llegado a convertirse en una de las tecnologías más favorables, que en palabras de Torvi y Munniswamy (2014), cambiará la aplicación de materiales en diferentes campos. Un nanómetro es igual a una billonésima parte de un metro o expresado numéricamente como 1,000,000,000 esima de un metro. La nanotecnología es una rama de la ciencia que se centra en el estudio del manejo de la materia a escala atómica y molecular. La calidad de los biomateriales dentales para Khurshid et.al (2015), ha sido potenciada por la aparición de la nanotecnología. Esta tecnología fabrica materiales con propiedades mucho mejores o al mejorar las propiedades de los materiales existentes.
La nanotecnología es una ingeniería hábil en una escala de menos de 100 nm para lograr el diseño, las funciones, el rendimiento deseados de los productos finales. Se dedica a la caracterización y supervisión de materiales a nivel atómico o molecular. A nanoescala, las propiedades físicas, químicas y biológicas son diferentes de las propiedades a nivel atómico/molecular individual y materia en masa. Existen principalmente cuatro tipos de materiales (metales, polímeros, cerámicas y compuestos). Según Khurshid et.al (2015), los nanomateriales se han desarrollado en estas cuatro categorías para aplicaciones prácticas en el cuidado de la salud.
Ningún material sintético puede ser lo suficientemente brillante como para responder a estímulos externos y reaccionar como los tejidos hechos por la naturaleza. Existen principalmente dos enfoques clave (de arriba abajo y de abajo hacia arriba) en nanotecnología para crear materiales más pequeños o mejores y el uso de constituyentes más pequeños en ensamblajes más complejos. El enfoque de arriba hacia abajo se basa en el procesamiento de materiales en estado sólido. Ejemplos clásicos de procesos descendentes son el fresado, el mecanizado y la litografía.
Los enfoques de "arriba hacia abajo", como la deposición química de vapor (CVD), el procesamiento monolítico, el grabado en húmedo y en plasma se utiliza para fabricar estructuras funcionales a micro y nanoescalas. El enfoque "de abajo hacia arriba" implica la fabricación de materiales a través de la construcción de partículas mediante la recolección de elementos atómicos. El procesamiento ascendente se basa en la síntesis química altamente organizada y el crecimiento de materiales. El ejemplo perfecto de este enfoque está presente en la naturaleza. Ejemplo, reparación de células, tejidos o sistemas de órganos y síntesis de proteínas también.

Fig. 1: Aplicaciones de la nanotecnología en odontología. Fuente: Khurshid et.al /2015)
La investigación dental actual implica la entrada gradual en los dominios preventivo, diagnóstico, reconstructivo, regenerativo, restaurativo y rehabilitador. La salud oral casi perfecta será posible gracias a la ayuda de nano-robótica, nanomateriales y biotecnología. Una suspensión coloidal que lleva millones de nano-robots dentales anestésicos podría inducir anestesia local antes de comenzar el tratamiento dental. Los nano-robots se depositan en el tejido gingival. El dentista guía a estos nano-robots moviéndose hacia la pulpa a través de los túbulos dentinarios usando una nanocomputadora a través de los diferenciales químicos, gradientes de temperatura y dirección posicional y los ayuda a alcanzar la dentina.
Tan pronto como alcanzan la pulpa, los robots analgésicos cierran toda sensación en el diente. Después de completar el procedimiento de tratamiento, se puede ordenar a los nano-robots que restablezcan todas las sensaciones y que salgan del diente. Esta técnica es ventajosa ya que es rápida y totalmente reversible. Es posible un tratamiento rápido y estable para la hipersensibilidad de la dentina mediante el uso de nanobots dentales, utilizando materiales orgánicos locales.
Según Jayakaran y Arjunkumar (2013), las pastas dentales o enjuagues bucales que contienen los robots dentífricos inspeccionarían regularmente todas las superficies gingivales y descompondrían los materiales dañinos y los eliminarían. Los enjuagues bucales que contienen nanopartículas cargadas con nanopartículas de triclosán y plata han demostrado un potencial de control de la placa y han demostrado una gran sustantividad debido al uso de polímeros bioadhesivos. Estos nanocristales también reducen la rugosidad de la superficie del implante al depositar hidroxiapatita en las rayas presentes en la superficie de titanio y evitan la acumulación de placa y patologías periimplantarias. Materiales como el zafiro o el diamante como parte de un compuesto nanoestructurado son altamente más fuertes que el esmalte y, por lo tanto, se pueden usar como una capa superficial de esmalte dental.
Los dientes protésicos de nanocompuesto hechos de polimetilmetacrilato (PMMA), son definidos por Kong et. Al (2005), como nano rellenos que se distribuyen de manera homogénea con una excelente capacidad de pulido, resistente a las manchas, tienen dureza superficial con mayor resistencia al desgaste y una excelente estética. En este sentido, Thostenson, Ren y Chou (2201), mencionan que la investigación actual se centra ahora en reducir la reducción de la polimerización. Los nanotubos de carbono tienen propiedades mecánicas notables y excepcionales, así como una bioactividad única. El refuerzo del composite dental con nanotubos de carbono podría facilitar la reducción de tales defectos y provocar las ventajas obtenidas por las excelentes características mecánicas y biológicas.
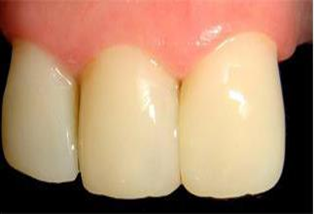
Fig. 2: Aplicaciones estéticas de materiales restauradores de nanocompuestos de resina.
Aplicaciones estéticas de materiales restauradores de nanocompuestos de resina según Renugalakshmi et.al (2011), son:
- Las agujas de sutura están fabricadas con nanoestructurados
- Cristales de acero inoxidable. La cirugía celular se hace viable usando Nano-pinzas.
- La técnica de renaturalización de la dentición puede revolucionar la odontología cosmética.
Ionómeros de Nano vidrios (Nano-Ionomeros)
Más recientemente, según Mitra et.al (2011), las nanotecnologías se han aplicado a los ionómeros de vidrio modificados con resina en forma de nanopartículas (Nanomeros) y nanoclusteres en vidrio de fluoroaluminosilicato (FAS). Estos nano-ionómeros (Ketac ™ Nano; 3M ESPE) han estado disponibles para uso clínico desde entonces. La adición de nanopartículas resultó en la mejora estética de la restauración final y la pulibilidad. Es importante mencionar que la propiedad de liberación de fluoruro no se ve afectada por la adición de nanopartículas debido a su gran área superficial. Esta incorporación de nanoparticulas esultó en valores mecánicos más altos. Menciona Lyapina et.al (2016), que los componentes de nano-relleno de nano ionómeros también intensifican algunas propiedades físicas del restaurador endurecido. Su mecanismo de unión debe estar asociado al enclavamiento micromecánico proporcionado por la rugosidad de la superficie, muy probablemente combinado con la interacción química a través de sus copolímeros de ácido acrílico / itacónico. El restaurador nano ionizador de vidrio fotopolimerizable combina nanotecnología desarrollada originalmente para el Restaurador Universal Supremo Filtek ™ con fluoraluminosilicato (FAS).
Para Khurshid et.al (2015), el resultado de aditivos como la hidroxiapatita (HA) y la fluoroapatita (FA) a nanoescala sobre las propiedades de los ionómeros de vidrio es un tema candente. La fuerza de la unión se elevó con la adición de micro HA (5–10 μm) y mientras que Nano-HA (100-150 nm) mejoró aún más la fuerza de la unión. La modificación de los ionómeros de vidrio existentes utilizando nanomateriales es un área activa de la investigación actual.
Sellador endodóntico
Según Jayakaran y Arjunkumar (2013), las aplicaciones de la nanotecnología no están definidas para rellenar materiales, sino que se han extendido a aplicaciones endodóncicas. A nanomateriales basados en biocerámica (Endo Sequence BC sellador) que contiene silicato de calcio, fosfato de calcio, hidróxido de calcio, circonia y un agente espesante, se ha desarrollado recientemente. Las nanopartículas han mejorado el manejo y las propiedades físicas. Las partículas de tamaño nanométrico facilitan el suministro de material desde una aguja capilar de 0.012 y adoptan superficies irregulares de dentina. Se endurece en cuestión de pocas horas proporcionando un excelente sellado y estabilidad dimensional. Al fraguar, se forma de hidroxiapatita; proporcionando biocompatible y bioactividad.
Pérdida de piezas dentales
Las aplicaciones de materiales de andamios a nanoescala para el área de regeneración de tejido dental están bien establecidas. Para la regeneración de pulpa, las células madre de pulpa se refinaron dentro del laboratorio y se cultivaron en láminas sobre andamios. Los andamios utilizados estaban compuestos de nano fibras de colágeno perecedero tipo I o fibronectina. La seda natural basada principalmente en nanomateriales se está utilizando para diversas aplicaciones de regeneración de tejidos y tiene un alcance prometedor para aplicaciones dentales. El colágeno tipo I es la proteína fibrosa más pletórica que se encuentra en forma de nanofibras en la dentina (~ 80% – 90% de la matriz orgánica) y el hueso. La regeneración de tejidos abordada no se encuentra en una implementación sensata en la actualidad, sin embargo, se anticipan más análisis para superar los desafíos de los productos de ingeniería de tejidos sofisticados en el mercado para aplicaciones clínicas en un futuro próximo. Los investigadores como Coombe et. Al (2001), han descubierto que al hacer brillar una luz láser directamente en la pulpa restante, puede estimular las células madre dentro de la pulpa para que comiencen a producir nueva dentina. Si bien el diente aún necesitaría una tapa para proteger el delicado interior, el material dentro del diente sería natural, no artificial. Este avance no solo permitiría al cuerpo comenzar a reparar un proceso (caries severa) que no podía antes, sino que también haría que los dientes fueran mucho más resistentes de lo que la tecnología actual hace posible.
Restauraciones de amalgama y perspectivas de futuro
En este sentido, Velo et al. (2018), manifiestan que aunque la odontología adhesiva y los materiales restauradores estéticos han tenido un desarrollo importante, elegir el material ideal para restaurar las estructuras dentales sigue siendo una controversia. A pesar de la larga historia y popularidad de la amalgama dental como material restaurador, ha habido preocupaciones periódicas sobre los posibles efectos adversos para la salud derivados de la exposición al mercurio en la amalgama. Por esa razón, sin embargo, como su uso progresivamente reducido en la práctica diaria debido a las demandas estéticas de los pacientes, la amalgama se ha mostrado dentro del contexto de los servicios de salud pública, lo que ha suscitado cierta discusión sobre su indicación y también su prolongada presencia en el ámbito académico.
El Programa de las Naciones Unidas para el Medio Ambiente (PNUMA) ha dejado de discutir sobre un acuerdo internacional llamado Convenio de Minamata sobre el mercurio con el objetivo de reducir los impactos ambientales significativos en la salud causados por la contaminación del aire y las emisiones de mercurio y junto con las disposiciones que se ocupan de varios productos que contienen ese elemento químico. Algunos de ellos estarán prohibidos a partir de 2020. Las restauraciones de amalgama no han sido prohibidas, sin embargo, el acuerdo prevé la disminución gradual del uso de ese material sin medidas prohibitivas o plazos de prohibición.
Debido a que la amalgama dental no es uno de los principales contribuyentes a las emisiones de mercurio en el aire, si el desperdicio de amalgama se reduce considerablemente con las mejores prácticas de gestión de residuos, en realidad no contribuye y no contribuirá a la demanda mundial y/o las estimaciones de contaminación atribuidas a Tres tipos de mercurio. Además, los investigadores no pudieron correlacionar las restauraciones de amalgama con efectos adversos para la salud, no pudieron mostrar un vínculo legítimo entre la amalgama en la cavidad oral, la enfermedad sistémica. Por lo tanto, con la necesaria precaución, sagacidad y dentro del conocimiento, con base en estudios respaldados, la enseñanza así como el uso de la amalgama dental pueden continuar en casos clínicos en los que la estética no es el factor predominante.
Odontología adhesiva
La creciente demanda de restauraciones estéticas por parte de la sociedad actual ha hecho que los sistemas adhesivos sean esenciales en la práctica dental. Sus diversas funciones clínicas y su aplicabilidad los convierten en una parte fundamental de la terapia de restauración. No importa cuál sea el objetivo del procedimiento adhesivo, los sistemas son, por definición, “los materiales responsables. Para promover un enlace entre los sustratos dentales y la restauración, actuando así como material intermedio. El principal desafío de estos sistemas según Velo et al. (2018), radica en proporcionar una unión adecuada a los diferentes tejidos, ya que estos tienen composiciones muy diferentes. Si, por un lado, la unión al esmalte se puede lograr satisfactoriamente utilizando la técnica de grabado ácido, por otro lado, la unión a la dentina es más complicada debido a que su estructura tubular es húmeda; las propiedades de permeabilidad y también la composición orgánica de su sustrato.
La odontología contemporánea tiene bases firmes en el proceso adhesivo que permite la unión de materiales artificiales al tejido duro de los dientes. En los procedimientos de restauración, este comportamiento biomecánico es de suma importancia para la creación de estructuras finales que se comporten de manera similar a los dientes intactos. La creación de una interfaz entre el diente y el material restaurador, descrita en la literatura como una zona o capa híbrida. Los avances realizados en la investigación del sistema adhesivo han tratado de simplificar lo más posible los pasos clínicos que podrían ser influenciados por el operador. Con los años, han surgido sistemas simplificados para abordar esta necesidad. Otro aspecto positivo para el desarrollo de estos sistemas ha sido la reducción del tiempo clínico del procedimiento. Así, el procedimiento realizado en tres pasos se redujo a dos pasos, seguido de una reducción adicional, a solo un paso, y recientemente las resinas compuestas han sido posibles mediante la modificación de la estructura del tejido que constituye el elemento dental y su impregnación por medios de materiales resinosos. Las perspectivas futuras incluyen estudios sobre la eliminación completa del agua mediante el uso de etanol, la búsqueda de nuevas sustancias que puedan inactivar las enzimas liberadas en el proceso adhesivo y la acción de los agentes que actúan sobre la matriz de dentina desmineralizada al proporcionarle mejores propiedades mecánicas y longevidad. Hay una necesidad de estudios clínicos longitudinales, raramente encontrados en la literatura existente, para confirmar estos procedimientos.
Escultura dental
El uso de CAD/CAM para la fabricación dental está creciendo a un ritmo acelerado. La profesión de laboratorio descubrió oportunamente lo que los médicos tardan más en reconocer: los trabajos CAD / CAM. Según Strub, Rekow y Witkowski (2006), es más rápido, más económico, predecible, consistente y tan correcto como las restauraciones de laboratorio, todo con un alto retorno de la inversión. El desarrollo del diseño asistido por computadora y el método de mecanizado asistido por computadora para la fabricación de incrustaciones, incrustaciones, coronas y puentes nos ha llevado al desarrollo de la próxima generación de restauraciones de cerámica mecanizables que se pueden entregar al paciente en una sola cita desde estos están hechos al lado de la silla. Los mismos autores señalan que los méritos de la tecnología CAD / CAM son:
1.Diseña, fabrica y coloca todas las restauraciones de cerámica en una sola visita al paciente
2.Las restauraciones han demostrado un excelente ajuste, resistencia y longevidad
3.Usando la tecnología CAD / CAM, se simplifican varios pasos
4.Se elimina la molestia de la impresión convencional, la retracción de los tejidos blandos y la hemostasia para un registro preciso
Continúan señalando Strub, Rekow y Witkowski (2006), que los sistemas para restauraciones CAD-CAM son cerec, celay, procera, cercon, lava, turbodent, DCS President, E4D Dentist. La apertura marginal es el factor más importante para mejorar la confiabilidad de los sistemas CAD / CAM recientemente desarrollados. El fresado es un paso crucial para producir restauraciones precisas utilizando CAD / CAM. Los dispositivos de fresado de cinco ejes mostraron la mayor precisión en comparación con los dispositivos de cuatro ejes.
Los actuales sistemas dentales Cad / Cam para la fabricación de restauraciones de puente de corona. Al tomar una impresión usando un material de impresión convencional en casos en los que la línea marginal no se puede ver directamente porque la encía marginal sobresale, la forma de la línea marginal se puede transcribir. Sin embargo, una forma no puede medirse con un escáner intraoral si no es directamente visible. Si se puede resolver este problema, es posible que estemos completamente libres de la toma de impresiones de coronas y puentes como lo estamos haciendo actualmente.
Según Strub, Rekow y Witkowski (2006), en los sistemas CAD / CAM disponibles actualmente, el diseño de la forma del CAD se realiza en un estado estático sin tener en cuenta los movimientos de deslizamiento por contacto de los dientes superiores e inferiores, y los técnicos realizan ajustes manuales al modelo después de fresar con la CAM. Incluso en el sistema CAD más avanzado, se implementa un articulador virtual en el software CAD para simular un articulador semi-regulador convencional. Por lo tanto, es imposible diseñar una configuración óptima de la superficie oclusal funcional para cada paciente individual.
Por lo tanto, si la medición de la forma mediante un escáner intraoral se puede realizar a una velocidad ultra alta, una serie de estados en los que los dientes superiores e inferiores se deslizan en contacto puede considerarse como un registro de la relación posicional entre las mandíbulas superior e inferior, y la oclusal El estado de contacto de cada paciente puede ser simulado por un sistema CAD sin un articulador virtual. Se espera que el software CAD recientemente desarrollado en el futuro permita un diseño casi automático de una forma óptima de superficie oclusal para cada paciente.
El poder de las células madre
Como la formación de coronas dentales con bioingeniería requiere la interacción de los progenitores de células epiteliales dentales y los progenitores de células mesenquimales (como en la formación natural de los dientes), la capacidad de bioingeniería de un diente de tamaño y forma específicos puede depender de la capacidad de identificar primero y luego guiar, las interacciones de ambos tipos de células. Los métodos para guiar las interacciones de las células madre dentales postnatales epiteliales y mesenquimales para formar capas de esmalte y dentina características de los dientes naturales según Ricci et al. (2015), requieren materiales y diseños de andamios modificados. Una nueva investigación sugiere que los medicamentos diseñados para estimular las células pueden activar mecanismos que hacen que los dientes se reparen a sí mismos. La investigación ha encontrado que ciertos tipos de medicamentos en realidad pueden estimular las células madre dentro de la pulpa dental, el material blando que comprende el centro de nuestros dientes que está lleno de vasos sanguíneos y nervios, para regenerar suficiente dentina (tejido óseo) para llenar una cavidad
Por lo tanto, Yen y Sharpe (citados por Ricci et al.; 2015), aconsejaron dos técnicas para la regeneración dental; el primero de los cuales involucraba el crecimiento de gérmenes de dientes disociados en un andamio en forma de diente que conduce a estructuras diminutas, complejas y similares a dientes. El segundo método incluía el crecimiento de células epiteliales y mesenquimales (madre), ya sea de gérmenes dentales u otras fuentes, en cultivo de órganos y, a través de interacciones epiteliales-mesenquimales, formando dientes organizados. Aunque quedan muchos desafíos, la ingeniería de dientes basada en células madre podría ser una opción para reemplazar los dientes perdidos en el futuro. Una elección terapéutica que era imposible hace unos años parece una meta alcanzable hoy en día. Los investigadores tienen esperanzas especialmente altas de Tideglusib, un medicamento experimental que tiene un historial de seguridad excepcional y es notablemente barato.
La dentina producida por la estimulación de Tideglusib tiene la capacidad de integrarse completamente con el esmalte dental existente. Esto significa que, a diferencia de un empaste, el diente no se repara simplemente, sino que vuelve a crecer para restaurarlo. Actualmente, la investigación sobre los usos potenciales de Tideglusib solo se ha realizado con ratas, pero los investigadores creen que los ensayos en humanos podrían comenzar a finales de año.
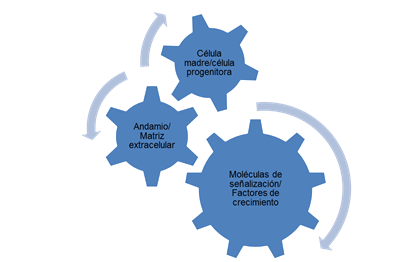
Fig. 4: Ingeniería de tejidos
Ingeniería de tejidos
Hemos pasado del modelo quirúrgico al modelo médico y es probable que pasemos al modelo biológico de cuidado con células madre. La regeneración de los tejidos dentales, según Prockop, Gregory y Spees (2013), proporciona una alternativa atractiva a los enfoques restauradores más tradicionales porque el tejido enfermo se reemplaza por tejido natural, que forma parte integral del diente. Es evidente que tenemos la oportunidad de trasladar la odontología restauradora a una nueva era, aprovechando la actividad biológica de las células madre y la regeneración de tejidos, pero aún es necesario traducir la investigación en realidades clínicas. Uno de los mayores desafíos de esta técnica es que las células madre deben ser estimuladas de la manera correcta para que produzca el equilibrio adecuado de tejido duro, dentina y esmalte.
Dientes impresos en 3D
La impresión 3D ha proporcionado varios avances para la profesión de la salud, sin embargo, las ventajas observadas en la especialidad médica serán inconmensurables. Un ejemplo de esas ventajas es que el método de coronas dentales. El método actual consiste en tomar un yeso, hacer una corona temporal y enviar el yeso a un laboratorio para la producción de la corona permanente. En el futuro, según Dawood et al. (2015), la impresión 3D puede acelerar este proceso. Mediante el uso de la tecnología de impresión 3D, los dentistas pueden asignar el proceso de la corona dental. Con suerte, esto significaría que las coronas podrían fabricarse más rápidamente y tal vez menos costosas.
La tendencia hacia el uso de escáneres intraorales implica que los dentistas necesitan impresión 3D para formar un modelo físico de la mandíbula escaneada. Aunque hoy en día, no siempre es estrictamente necesario imprimir un modelo maestro, el modelo maestro impreso en 3D se puede usar para aspectos convencionales de la fabricación de una restauración, como agregar un material de recubrimiento, y estamos acostumbrados a ver restauraciones exhibidas en un modelo, incluso si se han fabricado directamente digitalmente. La información del modelo del paciente también se archiva digitalmente y solo se imprime cuando es necesario, lo que facilita las necesidades de almacenamiento.
Las imágenes y el modelado en 3D, las tecnologías CAD tienen un gran impacto en todos los aspectos de la odontología. La impresión 3D permite crear con precisión formas geométricas complejas y únicas a partir de estos datos digitales, en una variedad de materiales, localmente o en centros industriales. Incluso ahora, todo lo que hacemos para nuestros pacientes puede hacerse con una impresora 3D, pero ninguna tecnología es suficiente para todas las necesidades de nuestros pacientes.
La tecnología ya se emplea ampliamente en ortodoncia, donde la impresión de alta resolución en resina ya es una propuesta completamente práctica, y se está utilizando una tecnología similar para imprimir modelos para odontología restauradora y patrones para el proceso de cera perdida, que se está volviendo cada vez más importante con el aumento de sistemas de escaneo intraoral. Aunque las impresoras 3D son cada vez más asequibles, el costo de funcionamiento, los materiales, el mantenimiento y la necesidad de operadores calificados también deben considerarse cuidadosamente, así como la necesidad de procesamiento posterior y el cumplimiento de estrictos protocolos de salud y seguridad.
A pesar de estos problemas, está claro que la impresión 3D tendrá un papel cada vez más importante en la odontología. La congruencia de las tecnologías de escaneo, visualización, CAD, fresado e impresión 3D, junto con las profesiones de curiosidad y creatividad innatas hacen de este un momento sorprendentemente emocionante para estar en odontología.
CONCLUSIONES
La próxima generación de técnicas de tratamiento regenerativo puede implicar la síntesis y ensamblaje de bioproteínas por los nano-robots. Donde, estas entidades simplemente se inyectan en la ubicación deseada, y tejen el marco de colágeno en el que se ensamblan las proteínas, también son las posibilidades donde los tejidos dentales se cultivan según los requisitos específicos y se trasplantan regularmente. Las posibilidades son infinitas y codiciosas. Estas estrategias innovadoras pueden proporcionar una nueva generación innovadora y basada en biología de tratamientos clínicos para la enfermedad dental3. "Nadie puede saber con certeza qué deparará el futuro de la odontología.
Creo que veremos una integración de la odontología en la atención integral de la salud y un mayor enfoque en el vínculo entre la salud oral y la salud general a medida que ingresamos al siglo XXI. La tecnología asistida para el diagnóstico y el tratamiento, y la terapéutica mediada por genes, que altera la estructura genética de los dientes para hacerlos impermeables a las caries, probablemente desempeñará un papel importante en el futuro de la odontología.
REFERENCIAS CONSULTADAS
1. Choi SH (2011). Un nuevo papel para los periodoncistas en el siglo XXI. Journal of periodontal & implant science , 41 (6), 261–262. doi: 10.5051 / jpis.2011.41.6.261
2. Coombe AR, Ho CT, Darendeliler MA, Hunter N, Philips JR, Chapple CC et al. (2001). Los efectos de la irradiación láser de bajo nivel en las células osteoblásticas. Ortodoncia clínica e investigación.
3. Dawood A, Marti BM, Sauret-Jackson V, Darwood A. (2015). Impresión 3D en odontología. Revista dental británica.
4. Jayakaran TG, Arjunkumar R. (2013). Hidrogeles nanocompuestos como suministro local de fármacos en periodoncia. Revista de Ciencias Farmacéuticas e Investigación.
5. Jingarwar MM, Bajwa NK, Pathak A. (2014). Odontología de intervención mínima: una nueva frontera en odontología clínica. Revista de investigación clínica y diagnóstica: JCDR.
6. Khurshid Z, Zafar M, Qasim S, Shahab S, Naseem M, AbuReqaiba A. (2015). Avances en nanotecnología para la odontología restauradora. Materiales.
7. Kong YM, Bae CJ, Lee SH, Kim HW, Kim HE. (2005). Mejora en la biocompatibilidad del nanocompuesto ZrO2 – Al2O3 mediante la adición de HA. Biomateriales
8. Li RW, Chow TW, Matinlinna JP. (2014). Biomateriales dentales cerámicos y tecnología CAD / CAM: estado del arte. Revista de investigación prostodóntica.
9. Lyapina MG, Tzekova M, Dencheva M, Krasteva A, Yaneva-Deliverska M, Kisselova A. (2016). Cementos de nano-vidrio-ionómero en odontología restauradora moderna. Revista de IMAB-Annual Proceeding Scientific Papers.
10. Mitra SB, Oxman JD, Falsafi A, Ton TT. (2011). Liberación de flúor y comportamiento de recarga de un ionómero de vidrio modificado con resina con relleno nano en comparación con el de otros materiales liberadores de flúor. Revista estadounidense de odontología.
11. Prockop DJ, Gregory CA, Spees JL. (2013). Una estrategia para la terapia celular y genética: aprovechar el poder de las células madre adultas para reparar tejidos. Procedimientos de la Academia Nacional de Ciencias.
12. Renugalakshmi A, Sekar Vinothkumar T, Kandaswamy D. (2011). Sistemas de administración de nanodrogas en odontología: una revisión sobre el estado actual y las perspectivas futuras. Entrega actual de medicamentos.
13. Ricci WA, Lucas CD, Piveta AC, Nagle MM, Montandon AA. (2015). Aplicación clínica de sistemas adhesivos: una revisión crítica: enfoque biomimético. RGO- Revista Gaúcha de Odontologia.
14. Seldin LW, Comité FT, (2001). Informe sobre el Futuro de la Odontología de la Asociación Dental Americana. El futuro de la odontología: una visión general de un nuevo informe. La revista de la Asociación Dental Americana.
15. Strub JR, Rekow ED, Witkowski S. (2006). Diseño asistido por computadora y fabricación de restauraciones dentales: sistemas actuales y posibilidades futuras. La revista de la Asociación Dental Americana.
16. Thostenson ET, Ren Z, Chou TW. (2001). Avances en la ciencia y la tecnología de los nanotubos de carbono y sus compuestos: una revisión. Ciencia compuesta y tecnología.
17. Torvi SJ, Munniswamy K. (2014). Odontología regenerativa: perspectivas actuales y futuras para rejuvenecer y recuperar tejidos dentales. Revista de la Organización Internacional de Investigación Clínica Dental.
18. Velo MMDC, Scotti CK, Bastos NA, Furuse AY, Mondelli J. (2018). Restauracion por amalgamas y futuras perspectivas. J Odontol.
REFERENCES CONSULTED
1.Choi SH (2011). A new role for periodontists in the 21st century. Journal of periodontal & implant science, 41 (6), 261-262. doi: 10.5051 / jpis. 2011.41.6.261
2.Coombe AR, Ho CT, Darendeliler MA, Hunter N, Philips JR, Chapple CC et al. (2001). The effects of low level laser irradiation on osteoblastic cells. Clinical orthodontics and research.
3.Dawood A, Marti BM, Sauret-Jackson V, Darwood A. (2015). 3D printing in dentistry. British dental magazine.
4.Jayakaran TG, Arjunkumar R. (2013). Nanocomposite hydrogels as a local drug supply in periodontics. Journal of Pharmaceutical Sciences and Research.
5.Jingarwar MM, Bajwa NK, Pathak A. (2014). Minimal intervention dentistry: a new frontier in clinical dentistry. Journal of clinical and diagnostic research: JCDR.
6.Khurshid Z, Zafar M, Qasim S, Shahab S, Naseem M, AbuReqaiba A. (2015). Advances in nanotechnology for restorative dentistry. Materials.
7.Kong YM, Bae CJ, Lee SH, Kim HW, Kim HE. (2005). Improvement in the biocompatibility of the ZrO2 - Al2O3 nanocomposite by the addition of HA. Biomaterials
8.Li RW, Chow TW, Matinlinna JP. (2014). Ceramic dental biomaterials and CAD / CAM technology: state of the art. Prosthodontic research magazine.
9.Lyapina MG, Tzekova M, Dencheva M, Krasteva A, Yaneva-Deliverska M, Kisselova A. (2016). Cement nano-glass-ionomer in modern restorative dentistry. Journal of IMAB-Annual Proceeding Scientific Papers.
10.Mitra SB, Oxman JD, Falsafi A, Ton TT. (2011). Fluoride release and recharge behavior of a resin-modified glass ionomer with nano-filling compared to that of other fluorine-releasing materials. American Journal of Dentistry.
11.Prockop DJ, Gregory CA, Spees JL. (2013). A strategy for cell and genetic therapy: harness the power of adult stem cells to repair tissues. Procedures of the National Academy of Sciences.
12.Renugalakshmi A, Sekar Vinothkumar T, Kandaswamy D. (2011). Nanodrug management systems in dentistry: a review of the current state and future perspectives. Current medication delivery.
13.Ricci WA, Lucas CD, Piveta AC, Nagle MM, Montandon AA. (2015). Clinical application of adhesive systems: a critical review: biomimetic approach. RGO- Gaúcha Journal of Dentistry.
14.Seldin LW, FT Committee, (2001). Report on the Future of Dentistry of the American Dental Association. The future of dentistry: an overview of a new report. The magazine of the American Dental Association.
15.Strub JR, Rekow ED, Witkowski S. (2006). Computer-aided design and manufacturing of dental restorations: current systems and future possibilities. The magazine of the American Dental Association.
16.Thostenson ET, Ren Z, Chou TW. (2001). Advances in the science and technology of carbon nanotubes and their compounds: a review. Composite science and technology.
17.Torvi SJ, Munniswamy K. (2014). Regenerative dentistry: current and future perspectives to rejuvenate and recover dental tissues. Journal of the International Dental Clinical Research Organization.
18.Veil MMDC, Scotti CK, Bastos NA, Furuse AY, Mondelli J. (2018). Restoration by amalgams and future perspectives. J Odontol.
©2019 por los autores. Este artículo es de acceso abierto y distribuido según los términos y condiciones de la licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional (CC BY-NC-SA 4.0) (https://creativecommons.org/licenses/by-nc-sa/4.0/).